Das Humane Immundefizienz-Virus (HIV) greift das Immunsystem an. Das bedeutet, dass infizierte Personen Krankheitserreger schlechter abwehren können. Dadurch steigt auch das Risiko für Betroffene, an Krebs zu erkranken. Damit HIV und Krebs nicht zusammenkommen, sollten die Betroffenen Krebsvorsorgeuntersuchungen daher regelmäßig wahrnehmen.
Warum steigt das Krebsrisiko für Menschen mit einer HIV-Infektion?
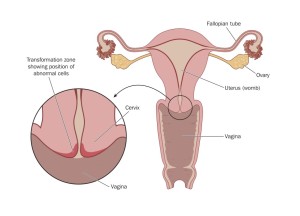
Die wahrscheinlichste Ursache für das gestiegene Krebsrisiko liegt darin, dass die Immunantwort des Körpers beeinflusst ist. Er wird schlechter darin, krebsauslösende Viren abzuwehren. Bei Gebärmutterhalskrebs oder auch Kopf-Hals-Tumoren können das Humane Papillomaviren (HPV) sein.
Die Wissenschaft vermutet zudem, dass die durch HIV ausgelöste, chronische Entzündung dazu beiträgt, dass Tumore entstehen. Weiterhin wird vermutet, dass das HI-Virus in das Wachstumsverhalten von Zellen eingreift. Somit schafft es günstige Voraussetzungen dafür, dass sich Krebs entwickelt.
Wichtig ist daher, die HIV-Infektion zu behandeln und das Immunsystem zu stärken. So kann das Krebsrisiko wieder gesenkt werden. Allerdings sind hierzu noch viele Fragen unbeantwortet. Sicher ist leider nur, dass auch die moderne HIV-Therapie keinen vollständigen Schutz bietet.
Studie zeigt sechsfach höheres Risiko für Gebärmutterhalskrebs
Laut einer Studie der Technischen Universität München haben HIV-infizierte Frauen ein sechsmal höheres Risiko, an Gebärmutterhalskrebs zu erkranken. Besonders betroffen sind Frauen aus Süd- und Ostafrika. Bei 63,8 Prozent der Frauen in Süd- bzw. 27,4 Prozent der Frauen in Ostafrika, bei denen Gebärmutterhalstumore festgestellt wurden, lagen zudem HIV-Infektionen vor.
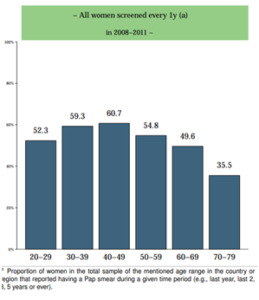
Die Wissenschaftlerinnen und Wissenschaftler sehen daher ein signifikant höheres Risiko für Gebärmutterhalskrebs, wenn eine HIV-Infektion vorliegt. HPV-Impfungen sowie frühzeitige Vorsorgeuntersuchungen in den Ländern südlich der Sahara seien von entsprechend hoher Bedeutung. Bisher sind diese allerdings oft kostenpflichtig und werden von zu wenigen Frauen wahrgenommen.
Doch auch in Deutschland betrifft HIV noch immer viele. Ende 2019 lebten hierzulande rund 90.700 Menschen mit HIV.
HPV-Impfung kann bei HIV im Erwachsenenalter sinnvoll sein
Die HPV-Impfung wirkt vorbeugend gegen einige der krebserregenden HPV-Typen. Da sich diese vor allem sexuell übertragen, empfiehlt die Ständige Impfkommission die Impfung eigentlich vor dem ersten Geschlechtsverkehr.
Trotzdem sollten an HIV erkrankte, ungeimpfte Menschen auch im Erwachsenenalter mit ihren Ärztinnen und Ärzten über die Impfung sprechen. Denn wer bisher nur mit wenigen Personen intim geworden ist, hat sich wahrscheinlich noch nicht mit HPV infiziert. In diesem Fall kann eine nachgeholte Impfung z. B. vor Gebärmutterhalskrebs oder Kopf-Hals-Tumoren schützen.
Dabei gilt es zwei Dinge zu beachten: Zum einen übernimmt nicht jede Krankenkasse die Impfkosten. Zum anderen braucht es eine ausreichende Immunfunktion, damit erfolgreich Antikörper gegen HPV gebildet werden. Bei stark immungeschwächten HIV-Patientinnen und -Patienten sollte dies individuell geprüft werden.
Fragen Sie den Arzt oder die Ärztin Ihres Vertrauens
Quellen
Idw – Informationsdienst Wissenschaft (2020): Sechsfach höheres Risiko: Studie zeigt Zusammenhang zwischen HIV-Infektion und Gebärmutterhalskrebs. www.idw-online.de/de/news760509
Deutsche Krebsgesellschaft (2020): Bei HIV-Infektion: Früherkennungsuntersuchungen für Krebs wahrnehmen. www.krebsgesellschaft.de
Ärztezeitung (2020): Wie HIV-Infektion und Zervixkarzinom zusammenhängen. www.aerztezeitung.de
Deutsches Krebsforschungszentrum (2018): AIDS und HIV: Steigert die Infektion das Krebsrisiko? www.krebsinformationsdienst.de
Deutsche Aidshilfe e.V. (2020): HIV-Statistik in Deutschland und weltweit. www.aidshilfe.de/hiv-statistik-deutschland-weltweit
Grafik: Mary Long/shutterstock.com

 shutterstock.com/Mary Long
shutterstock.com/Mary Long Pixabay
Pixabay European Parliamentary Forum for Sexual & Reproductive Rights
European Parliamentary Forum for Sexual & Reproductive Rights Duda Vasilii/Shutterstock.com
Duda Vasilii/Shutterstock.com Shutterstock
Shutterstock
 oncgnostics GmbH
oncgnostics GmbH


 oncgnostics GmbH/Eberhard Schorr
oncgnostics GmbH/Eberhard Schorr