50 Jahre nachdem der Pap-Test in Deutschland systematisch in die Früherkennung von Gebärmutterhalskrebs eingebunden wurde, betrifft die Krebserkrankung noch immer zu viele Frauen. Allein in Deutschland erkranken jährlich etwa 4.000 Personen. Zu ihnen gehört die Krebsaktivistin und Influencerin Myriam von M. Sie widmete sich der Krankheit ausführlich in der letzten Ausgabe ihrer Talkshow „Das halbvolle Glas“. Unsere Geschäftsführerin Dr. Martina Schmitz war als Gast dabei.
Video auf Facebook ( ab 44:20 Minuten startet der Talk):
Krebsvorsorge ist Thema von ungebrochener Relevanz
„Mich sprechen viele Frauen an, die in der Gebärmutterhalskrebsvorsorge einen Pap3D1 Wert erhalten haben. Das ist so die erste Stufe, auf der man das beobachten sollte“, erzählt Myriam von M in ihrer Talkshow. Sie steht Krebspatientinnen und -patienten bereits seit 2014 mit ihrer Vorsorge- und Aufklärungskampagne FUCK CANCER zur Seite. Sie führt aus: „Die Betroffenen wissen nicht, ob sich die festgestellten Zellveränderungen zu Krebs entwickeln oder wieder ausheilen. Und ihre Ärzte sagen zunächst nur, dass sie in einem halben Jahr wiederkommen sollen. Das ist ganz schöner Psychoterror und müsste so auch gar nicht sein. Auch heute schauen uns sicher einige Frauen mit einem auffälligem Pap-Wert zu, die nicht genau wissen, was das bedeutet.“
Wir erklären, was dahintersteckt:
Pap-Test: Frauenarzt gibt Auskunft zu Auffälligkeiten
Frauen in Deutschland haben einen jährlichen Anspruch auf einen Pap-Test. Kosten entstehen Ihnen dabei keine. Für den Test werden mit einem Pap-Abstrich Zellen von Muttermund und Gebärmutterhals entnommen und später im Labor auf Zellveränderungen untersucht, die auf eine Krebserkrankung hindeuten. Insgesamt werden rund 16,5 Millionen Pap-Tests pro Jahr in Deutschland vorgenommen1.
Die Ergebnisse werden in fünf Gruppen eingeteilt: Von Pap 1 (unauffällig) über Pap3D1 (leichte Zellveränderung beim Abstrich) bis Pap 5 (Verdacht auf Gebärmutterhalskrebs). Ist ein Pap-Test positiv, also der Gruppe 3 bis 5 zuzuordnen, informiert die gynäkologische Praxis die Patientin darüber.
Zu den möglichen Anschlussuntersuchungen gehört dann u. a. ein Test auf Humane Papillomviren (HPV), da diese Viren hauptsächlich für Gebärmutterhalskrebserkrankungen verantwortlich sind. Bei Frauen ab 35 wird der HPV-Test standardmäßig gemeinsam mit dem Pap-Test angewandt. Das liegt daran, dass der HPV-Test bei jüngeren Frauen viel zu häufig positiv wäre und entsprechend abgeklärt werden müsste. Immerhin infiziert sich fast jeder von uns einmal im Leben mit dem Virus. Die meisten Infektionen werden nicht bemerkt und heilen von allein wieder aus. Gebärmutterhalskrebs selbst entsteht über Jahre hinweg und tritt in der Regel erst in einem höheren Alter auf. Wenn auch der HPV-Test positiv ausfällt, kann GynTect abklären, ob eine Krebserkrankung vorliegt.
Entwicklung der Gebärmutterhalskrebsvorsorge in den letzten 50 Jahren
Bereits 1928 entwickelte der Pathologe George Nicholas Papanicolaou den Test und gab ihm seinen Namen. Seit 1971 werden Pap-Tests standardmäßig in der Gebärmutterhalskrebsfrüherkennung in Deutschland eingesetzt.
Elf Jahre später, im Jahr 1982, entdeckte Professor Harald zur Hausen den Zusammenhang von HPV und Gebärmutterhalskrebs. Innerhalb der nächsten Jahre schuf er die Grundlagen für den HPV-Impfstoff. Dabei wurde er von unserem wissenschaftlichen Kooperationspartner Professor Dr. Matthias Dürst unterstützt.
„Die Einführung des Pap-Tests und die Erkenntnis, dass HPV die Ursache für Gebärmutterhalskrebs darstellt, haben die Wissenschaft und die Krebsfrüherkennung maßgeblich vorangebracht. So wurde 2020 die Kombinationsuntersuchung (Ko-Test) aus Pap-Test und HPV-Test für Frauen ab 35 Jahren eingeführt. Diese Neuerung erhöht die Zuverlässigkeit der Früherkennung. Allerdings ist zu bemängeln, dass es oft viele Jahre dauert, bis neue wissenschaftliche Erkenntnisse in der täglichen Praxis Einzug finden. Das ist leider auch bei weiteren innovativen Ansätzen auf diesem Gebiet zu befürchten“, so Prof. Matthias Dürst.
Die Impfung führt bis heute zu großen Erfolgen. Erst kürzlich zeigte eine Studie, dass die Fälle von Gebärmutterhalskrebs in England seit der Einführung der Impfung im Jahr 2008 um bis zu 87 Prozent sanken2.
Pap-Test ist Gewinn für Frauengesundheit, aber Optimierungsbedarf bleibt
Dr. Martina Schmitz sagte dazu in der Runde bei Myriam von M: „In Deutschland geht es heute nicht nur darum, Krebserkrankungen zu verhindern. Vielmehr wollen wir die Krebsvorsorge verbessern. Das zeigt sich eindrücklich an den Zahlen: Knapp 4.000 Personen erkranken jährlich an Gebärmutterhalskrebs, wohingegen 400.000 jährlich einen auffälligen Befund erhalten und mit entsprechenden Unsicherheiten konfrontiert sind. Mit GynTect versuchen wir, diese Lücke ein Stück weit zu schließen.“
Letztendlich zeigt sich, dass die Einführung des Pap-Tests in den frühen 70er Jahren ein großer Gewinn für alle Frauen war. Denn er hat substanziell dazu beigetragen, dass invasive Krebsfälle am Gebärmutterhals zurückgingen. Hierzulande sterben jährlich etwa 1.660 Frauen an Gebärmutterhalskrebs, vor gut 30 Jahren war die Zahl noch mehr als doppelt so hoch3. Dennoch besteht dringend Optimierungsbedarf in der Vorsorge. Zum einen treten immer noch Krebsfälle auf und zum anderen geraten sehr viele Frauen in eine Abklärungsschleife und entsprechend psychischen Stress, die nicht ernsthaft erkrankt sind.
Fragen Sie den Arzt oder die Ärztin Ihres Vertrauens
Quellen
[1] Petry et al, 2007, EJGO
[2] Deutsche Krebsgesellschaft (2021): Rückgang von Gebärmutterhalskrebs durch HPV-Impfung. Online: www.krebsgesellschaft.de
[3] Zentrum für Krebsregisterdaten (2017): Gebärmutterhalskrebs (Zervixkarzinom). Online: www.krebsdaten.de


 Shutterstock
Shutterstock Shutterstock
Shutterstock

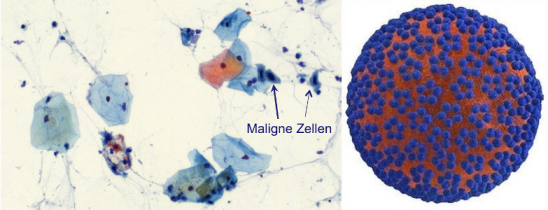 oncgnostics GmbH
oncgnostics GmbH